Infection pulmonaire
Infection pulmonaire, définition et traitements
Les infections pulmonaires sont courantes mais peuvent être graves en particulier chez les personnes fragilisées ou agées. Définition de la pneumopathie infectieuse et traitements possibles.
Qu’est-ce qu’une infection pulmonaire
Les infections pulmonaires sont très courantes et peuvent être graves chez les patients fragilisés : adultes avec une immunité altérée ou une maladie respiratoire ou cardiaque, jeunes enfants, personnes âgées.
Petit rappel sur le fonctionnement des poumons
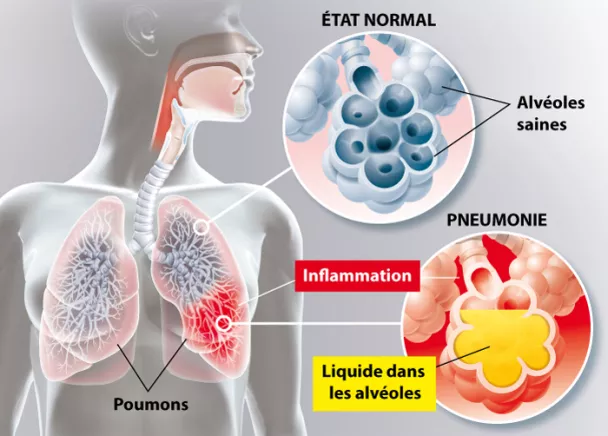
L’anatomie de chaque poumon peut être grossièrement comparée à un arbre inversé : le tronc (bronche souche) se divise en grosses branches qui se divisent en branches de plus en plus petites, les bronchioles. Et, à l’extrémité des toutes petites branches, il y a des feuilles. Imaginons que les feuilles sont en fait de petits sacs remplis d’air, les alvéoles pulmonaires. À la surface de ces petits sacs circulent de très fins vaisseaux. Une très fine membrane sépare le sang de l’air. C’est à travers cette fine membrane que se font les échanges gazeux : l’oxygène passe de l’air vers le sang et le gaz carbonique passe du sang vers l’air. Après quoi, on expire cet air « utilisé », chargé de gaz carbonique, et on inspire de l’air pur chargé d’oxygène.
Qu’est-ce qu’une pneumopathie ?
Le terme de pneumopathie désigne scientifiquement une « infection du poumon ». On l’utilise cependant souvent pour définir les infections des alvéoles pulmonaires (pneumonies), ces petits sacs où ont lieu les échanges gazeux. Lorsque les bronches sont touchées, on parle de broncho-pneumonie ou de broncho-pneumopathie. En pratique cela ne change pas grand-chose pour le patient
À quoi sont dues ces infections pulmonaires ?
Dans deux tiers des cas, le germe en cause est un virus. De nombreux virus peuvent être en cause, par exemple, le virus de la grippe, le virus respiratoire syncytial ou celui du COVID-19 (à noter que le virus de la rougeole peut aussi toucher le poumon). Dans le tiers restant, il s’agit de bactéries (pneumocoques, Haemophilus influenzae…). Les agents infectieux viraux sont souvent transmis d’une personne à l’autre par voie respiratoire. Les pneumonies contractées à l’hôpital sont, potentiellement , plus dangereuses car les bactéries résistent plus volontiers aux antibiotiques.
Le tabagisme, une inflammation chronique des bronches, une détérioration de l’état général favorisent ces infections. Par ailleurs, les infections virales, comme la grippe, facilitent les surinfections bactériennes en raison des lésions de l’arbre respiratoire qu’elles induisent.
Comment diagnostique-t-on les pneumopathies infectieuses ?
Le médecin évoquera la possibilité d’une pneumopathie infectieuse si vous toussez, si vous avez des expectorations, du mal à respirer et si vous avez de la fièvre. Les sécrétions pulmonaires sont, en général, purulentes. La toux est souvent plus grasse en cas d’infection bactérienne.
Une radiographie pulmonaire pourra être demandée, pour confirmer le diagnostic, ainsi que des examens sanguins qui confirmeront le caractère ou non bactérien de l’infection.
Comment traite-t-on les pneumopathies infectieuses ?
En cas d’infection bactérienne, le médecin prescrira des antibiotiques, par voie orale le plus fréquemment, pour une durée habituelle de 7 à 14 jours. Vous devez continuer de prendre ces médicaments pendant toute la durée prescrite, même si vous n’avez plus de symptômes.
Dans les infections virales, les antibiotiques n’ont aucune efficacité.
Votre médecin vous proposera des médicaments pour faire baisser la fièvre.
Buvez bien pour éviter de vous déshydrater.
Pour protéger les autres, mettez la main devant la bouche quand vous toussez et, éventuellement, portez un masque.
Enfin, n’oubliez pas de vous faire vacciner contre la grippe et la covid tout les ans et le pneumocoque tout les 5 ans.
Faites-vous aider pour arrêter de fumer, surtout si vous êtes un sujet à risque : personne âgée, patient cardiaque, asthmatique, ou porteur d’une broncho-pneumopathie chronique obstructive (BPCO).
Pneumopathie : facteurs de risque et populations à risque
De nombreux facteurs favorisants sont susceptibles d’accroître le risque de développer une pneumonie. Parmi les principaux, on retrouve :
- L’âge : les enfants en bas âge (moins de 2 ans) et les personnes de plus de 65 ans présentent un risque accru.
- Les pathologies pulmonaires chroniques : asthme, broncho-pneumopathie chronique obstructive (BPCO), mucoviscidose… De nombreuses maladies respiratoires chroniques constituent des facteurs de risque notables.
- Le tabagisme : qu’il soit actif ou non, le tabagisme expose la personne concernée à des fumées toxiques.
- Les infections respiratoires : une rhinopharyngite ou encore une grippe peut se compliquer d’une pneumopathie.
- L’immunodépression : les personnes ayant un système immunitaire affaibli sont plus exposées à la pneumopathie.
- L’hospitalisation : par opposition à la pneumopathie communautaire, on parle de pneumopathie nosocomiale lorsqu’elle est transmise dans le cadre hospitalier.
- Les troubles de la déglutition : les personnes âgées présentant des difficultés à avaler ont un risque de pneumopathie plus élevé (pneumopathie d’inhalation).
Complications possibles de la pneumopathie
Certaines pneumopathies peuvent s’avérer particulièrement difficiles à guérir et entraîner des complications graves de type septicémie, pleurésie ou encore abcès pulmonaire. C’est la raison pour laquelle l’établissement précoce d’un diagnostic dès l’apparition des premiers symptômes, la mise en place rapide d’un traitement contre la pneumopathie, ainsi qu’un suivi médical soigneux sont indispensables pour éviter d’importantes répercussions. Dans certains cas, une hospitalisation est nécessaire. Les pneumopathies sont une cause importante de décès chez la personne âgée et ce qu’elle soit bactérienne ou non.
Prévention des infections pulmonaires
La prévention de la pneumopathie — comme la plupart des infections respiratoires et pulmonaires — passe par la réduction, voire la suppression totale, des différents facteurs de risque :
- arrêt de la cigarette ;
- adoption d’un mode vie sain : alimentation diversifiée, activité physique, temps de sommeil suffisant… ;
- respect des règles d’hygiène destinées à limiter la propagation des virus : lavage des mains, port du masque… ;
- vaccination contre la grippe, les pneumocoques, Haemophilus influenzae de type B, le VRS (virus respiratoire syncytial) et la COVID
Ramsay Santé : leader de la santé privée en France
Premier groupe privé de santé en France, nous sommes présents sur tout le parcours santé des patients : en médecine, chirurgie, maternité, soins de réadaptation et santé mentale. Chaque année, nous accueillons 10 millions de patients dans plus de 400 hôpitaux et centres de santé en Europe.